30代で2度目の乳がんに・・・がんと共に「自分らしく」生きる
がんと診断された時、患者が直面する悩みは「治療」のことだけではありません。
VIDEO
がんになった人みんなが、桜田まな美さんの様にいつも前向きに生きられるわけではありません。
でも、がんを経験したからこそ分かる家族や友人の大切さ、普通の生活のありがたさ、尊さ・・・。
“胃がんリスク判定”で早期発見、撲滅へ!~胃がん予防の未来
「全国がん登録」という制度による初の集計結果が先月発表されました。
VIDEO
今回、対象年齢である私も胃がんリスク判定を受けてみました。胃がんになる可能性はゼロではありません。 B以上の方は、必ず内視鏡検査(胃カメラ)とピロリ菌除菌治療を受けて下さい。
胃がんの98%の原因「ピロリ菌」 。
最後にピロリ菌研究の第一人者、北海道医療大学・浅香正博学長に聞きました。自覚症状がなくてもピロリ菌検査を! 内視鏡検査 をして除菌治療 をします。除菌後も定期的な内視鏡検査 を心がけて・・・』
胃がんで悲しむ人を一人でも減らすために・・後悔しないために・・
情報メモ
札幌市「胃がんリスク判定」 ・北海道対がん協会 札幌がん検診センター
ぜんそく、肺がん…「煙」が病気の種をまく?受動喫煙対策の今
他人のたばこの煙で、ぜんそくや肺がんなど健康を害する受動喫煙。
VIDEO
国の受動喫煙対策、2020年4月の全面施行を見据えて2019年1月1日からは敷地内は全て禁煙 になり、現在3か所の喫煙スペースも撤去される予定です。
全国一高い喫煙率、肺がん死亡率も全国ワースト1の北海道。
そして、大人に対する規制強化の一方で子供へのがん教育も大切になってきます。た ばこは多くのがんの原因い やな煙は、健康の敵!や すまず続けよう!適度な運動き そく正しく、一日三食す いみん大切、しっかり休もうき っぱり断ろう!たばこの誘惑『たいやきすき』 と覚えて下さい。
広がる保険適用!「ダビンチ」の未来は~ロボット支援手術最前線
最近、テレビドラマに登場し話題になった手術支援ロボット「ダビンチ」。
VIDEO
現時点では、ロボットが最初から最後まで全自動で手術をしてくれるわけではありませんが、
現在、道内では16の医療機関で「ダビンチ」を導入しています。手術に保険が適用 されるがん は、これまでの前立腺がん、腎臓がん に加えて肺がん、直腸がん、食道がん、胃がん、膀胱がん、子宮体がん、縦隔悪性腫瘍
しかし、上記のがんならば全ての患者が受けられる訳ではありません。
情報メモ
・ロボット支援手術札幌医科大学附属病院
広がる選択肢「乳房再建術」のいま~心身共に自分らしさを取り戻す
日本人女性の11人に1人がなるという「乳がん」。
VIDEO
以前、取材した8年前と今とでは、乳房再建を取り巻く環境が大きく変化していて驚きました。
もちろん再建しない人生の選択もあります。
乳房再建の体験者であるNPO法人E-BeCの真水美佳さんのお話。
情報メモ
・NPO法人E-BeC / 東京
・札幌道都病院 形成外科 / 札幌・東区
患者に寄り添うピアサポーター~医師や家族でもない「がん友」がいる居場所
がんになると、患者は体のことだけでなく、生き方や生活のことなど様々な悩みを抱えます。
VIDEO
私は、8年前に母親ががんになった時、同じ体験をしているがん患者のブログを探しました。
ただ最近は、がんの種類によっても違いますが治療技術の進歩で、入院期間が短くなり「がん友」に出会う前に通院となるケースもあります。
北海道がんセンターでは今後、ピアサポーターの養成も行う予定で、全道へ取り組みを広げていきたいと考えています。
情報メモ
・北海道がんセンター「がん相談支援センター」
生存率80%へ!すい臓がんを「ステージ0」で発見~早期診断プロジェクトとは?
医療の進歩でがん全体の生存率が向上する一方で、「すい臓がん」の5年生存率は約9%。
VIDEO
すい臓がんは見つかったら「助からない」というイメージが先行していますが、ステージ0やステージ1の患者さんや、
【すい臓がん早期発見チェックリスト】
1つでも該当するリスクがある場合は「症状がないうちに」、専門の病院で詳しい検査を受けるよう紹介されます。
「症状がないうちに」がポイントです。
すい臓は沈黙の臓器。でも怖がらずに自分から積極的に耳を傾ければ必ずサインがあるはずです。
斉藤さんのように「早く見つけることができれば、決して怖い病気ではない!」と普通に言える時代が来るように、まずはすい臓がんについて正しく知り、リスクと向き合い、自分の体を守っていく必要があります。
情報メモ
・手稲渓仁会病院 帯広厚生病院 /帯広市
がん患者の“幸せな”人生の選択~緩和ケアと共に生きる
みなさんは「緩和ケア」にどんなイメージを持っているでしょうか?
VIDEO
平馬さんの口からは何度も何度も「生き抜く」という言葉が・・。
情報メモ
・在宅緩和ケア診療所・ホームケアクリニック札幌/札幌・白石区 ピアサポーター(平馬さとみさん)による相談 がん体験記をまとめた『北海道でがんと共に生きる』
人生に寄り添う「臨床宗教師」~ある緩和ケア病棟の1日
がんになった時、患者はがんによる身体的苦痛だけではなく、「心の痛み」も伴います。
VIDEO
特別なケアを施すというよりは、患者を1人の人間として捉え、思いを共有して、「人生の意味」を探しに行く旅の様にも見えました。
情報メモ
・慶友会 吉田病院 緩和ケア病棟/旭川市 北海道東北臨床宗教師会 日本臨床宗教師会
変わる!がん治療~期待の「免疫チェックポイント阻害剤」の実力は
手術、放射線、抗がん剤に続く「第4の治療」といわれる「免疫療法」。
VIDEO
治療費はいまだ高額にも関わらず、対象となるがん患者の約2割にしか効かないという現実。
情報メモ
・悪性黒色腫(メラノーマ)について
仕事も結婚も・・自分らしく生きる!~がんと向き合うAYA世代
これまで「働く世代」や「子育て世代」など、世代別に患者が抱える悩みを探ってきました。今回は、「AYA(アヤ)世代」のがんについて。思春期 と若年成人 」A dolescent and Y oung A dult」の頭文字を合わせた言葉で、15歳~39歳 までを指します。人生の転機 が次々と訪れる時に、がんと宣告されたら?
VIDEO
取材中、とても印象に残った言葉があります。
情報メモ
・若年性乳がんサポートコミュニティ「Pink Ring(ピンクリング)」
煙から家族を守る!『受動喫煙』の怖さ知ってますか?
他人のたばこの煙を吸わされる「受動喫煙」。
VIDEO
JR札幌病院の佐藤医師は観光客から、「道民は非常に喫煙に寛容。たばこを吸っていることに対して受け入れる気持ちが強い」という話を聞くそうです。
情報メモ
・禁煙外来つちだ消化器循環器内科 JR札幌病院
札幌市がん対策普及啓発キャンペーンからのお知らせ
事業所向け特別講演会「がん対策を支える職場づくり」
子育て世代のがん~支援の「盲点」親子への心のケア
まだ幼い子供たちを残して、乳がんのため亡くなったフリーアナウンサーの小林麻央さん。麻央さんと同じ様に18歳未満の子供がいる「子育て世代」でがんと診断される人は年間およそ5万6000人と推計されています。
VIDEO
患者だけではなく、がん検診を受診する際ですら小さい子供がいるお母さんにとっては大変なこと。
情報メモ
・若い世代や子育て世代のがん患者のための「Luxia ラクシア」 チャイルド・ライフ・スペシャリスト 安達梓さん
あなたのがん『血液1滴』で見つけます~超早期がん検査最前線
内視鏡やCTなど診断機器や技術の進歩により、がんは昔より比較的早期に発見できるようになりました。「血液」 でがんを早期発見 。
VIDEO
東京・国立がん研究センター研究所で行われている「マイクロRNA」検査は3年後を目途に、検診の前段階の検査 という位置付けで、この血液検査で「がんのハイリスク」と判定されても、やはり診断の確定 には、デメリット もあることを忘れてはいけません。「検診を受けることによって死亡率が下がった」ことが証明されています。
情報メモ
・「マイクロRNA」臨床研究国立がん研究センター研究所(東京・中央区) さっぽろ北口クリニック(札幌・北区)
ウィッグで笑顔を取り戻す!~心を癒す「外見ケア」
がんになった時、治療のことだけでなく、お金や仕事のこと、様々な悩みが押し寄せます。
VIDEO
国立がん研究センター中央病院には、2013年「アピアランス支援センター」が開設。
情報メモ
・脱毛相談・ウィッグカットなど
がんになっても働けますか?②~No moreがんハラ!働き方改革はいま
医療の進歩により生存率が向上し、がんと共に「働く」時代へ。
VIDEO
がんなどで社員が退職することになった場合は、社員が持つ経験やノウハウを失うことに。
「企業が今から出来ることは?」 なんなのでしょうか?コミュニケーション が第一!継続 して話し合うことが重要です。
がんを防ごう特別編~乳がんから命を守るためにできることは?
乳がんを公表してから、およそ1年。
VIDEO
基本的に乳がん検診は、40歳以上、2年に1回のマンモグラフィー検査が推奨されています。
【どうやって、どこで受けられるのでしょうか?~札幌市の場合~】 40歳の女性を対象に「乳がん検診無料クーポン券」 が送付されます。40歳の方はこのクーポンを使って無料で検診を受けることができます。40歳以上の女性は偶数の歳 に、補助の対象ではない奇数の歳の方も、「直前の偶数の歳」に検診してない場合は補助を受けられます。
がんになっても働けますか?①「治療と仕事の両立」患者の叫び
受動喫煙対策について話し合う自民党の会合で、議員からの「がん患者は働かなくていい!」という発言に波紋が広がりました。
VIDEO
仕事は生活費や治療費のためだけじゃない、その人の「生きがい」。バリバリ働いてきた働く世代のがん患者にとって突然「社会から断切される」ことの辛さ、失望感は計り知れません。仕事を続けるために患者はどう行動すれば?
【がんになった時どうする?患者心構え3カ条】
情報メモ
・斗南病院(札幌・中央区)
子供から大人へ・・地域を変える!予防の切り札「がん教育」
36歳で「卵巣がん」サバイバーになりました~沈黙のがんが教えてくれたこと
初期の段階では症状がなく、進行が早いため「沈黙のがん」「サイレントキラー」と呼ばれる「卵巣がん」。
VIDEO
「がんになっても私は私…」超音波検査 で卵巣が腫れているかどうか調べる方法があります。子宮がん検診とともに 、医師と相談して、オプションで超音波検査 を受けています。超音波検査 は(保険適用1600円程)、卵巣の様子だけではなく、子宮筋腫 や子宮内膜の異常 など、いろんなことが分かります。
情報メモ
・子宮がん検診+超音波検査
がんの陰にかくれない!~患者の私があなたに知ってほしいこと
女性も知らない?急増する『子宮体がん』~命のゆりかごを守るには
女性特有のがん「子宮がん」。子宮がんには2つの種類があります。
VIDEO
千秋さんのように、偶然、体がんが早期で見つかり、子宮を温存でき命を授かるというのは稀で、子宮を摘出するケースが多いのが一般的です。不正出血などの症状 を放っておかない。リスクが高いがどうか 知って、早めに検診 を受けることも重要です。子宮体がんになりやすい人
情報メモ
・子宮がん検診
『肺がん』死亡率ワースト1を返上②~たばこを吸わない「肺腺がん」早期発見
肺がんの死亡率が全国で最も高い北海道。
VIDEO
予防や発見が難しい肺腺がん。低線量のCT肺がん検診 を行っている病院は、増えてきています。
情報メモ
・低線量CT肺がん検診
『肺がん』死亡率ワースト1を返上①~待ったなし!北海道「たばこ対策」
感染を絶って『胃がん』撲滅へ!~予防の切り札「ピロリ菌」
年間5万人が命を落とす「胃がん」。
VIDEO
胃がんで命を落とさないためにはまず自覚症状がなくても内視鏡 で胃炎などがあるか調べてみましょう!ピロリ菌検査 をして除菌 します(保険診療)ピロリ菌専門外来 を受診することをお勧めします。保険外診療 なので料金は様々。各病院に問い合わせて下さい。
情報メモ
・ピロリ菌外来
『乳がん』を正しく知れば怖くない~乳がん検診3つの疑問
その血糖値もしかしたら『すい臓がん』?~沈黙の臓器の声
札幌では毎年、「難治性がんの撲滅」を目指したが啓発イベントが行われています。
VIDEO
「糖尿病以外にももう一つ、すい臓がんの重要な危険因子に「家族歴」 があります。両親・兄弟・子供=1親等に2人以上のすい臓がん患者 がいる人がすい臓がんを発症するリスクは6.4倍 にも増加します。
情報メモ
・手稲渓仁会病院(札幌・手稲区)
女性死亡数TOPの『大腸がん』~早期発見のカギ!最新大腸がん検査
がんによる死亡数、女性の1位は「大腸がん」(2014年)です。
VIDEO
「便潜血検査」の受診率も北海道は低いのが現状です(32.7%。全国の最低グループ)。①「がん検診」担当の窓口や、②指定する医療機関へ 40歳以上 400円
情報メモ
・内視鏡検査に抵抗がある人も受けられる「仮想内視鏡検査」






 そんな中
そんな中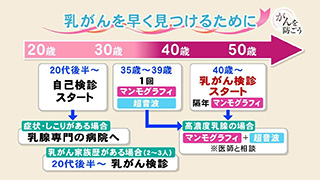 様々な情報が飛び交う中、いたずらに、乳がんを恐れるのではなく、普段から自己検診し、定期的に検診を受け意識を高めることが大切です。
様々な情報が飛び交う中、いたずらに、乳がんを恐れるのではなく、普段から自己検診し、定期的に検診を受け意識を高めることが大切です。